Kliiniline hindamine enne huulte toonimuutuste ravi
Huulte tumeduse või ebaühtlase tooni parandamine algab alati põhjalikust kliinilisest hindamisest. Enne mis tahes protseduuri kaardistatakse võimalikud põhjused, riskid ja ootused ning valitakse sobiv lähenemine. Hästi koostatud plaan aitab parandada ohutust, tulemust ja taastumise kulgu.
Huulte toonimuutuste ravi ei alga seadme sisse lülitamisest, vaid tähelepanelikust arutelust ja läbivaatusest. Huulte värvust mõjutavad nii geneetika, harjumused (nt suitsetamine), päikesekiirgus, varasemad põletikud kui ka teatud haigused ja ravimid. Kliiniline hindamine koondab need tegurid ühtseks pildiks, mis aitab otsustada, kas ja kuidas sekkuda, millist tehnoloogiat kasutada ning millised tulemused on realistlikud. Eestis tegutsevates kohalikku teenust pakkuvates kliinikutes rõhutatakse dokumenteerimist, turvalisust ja patsiendi teadlikku nõusolekut.
See artikkel on mõeldud üksnes teavitamise eesmärgil ega asenda meditsiinilist nõu. Isikupärase juhise ja raviga seoses palun pöörduge kvalifitseeritud tervishoiutöötaja poole.
Kuidas laserteraapiat tumedate huulte jaoks kliinilises praktikas lähenetakse?
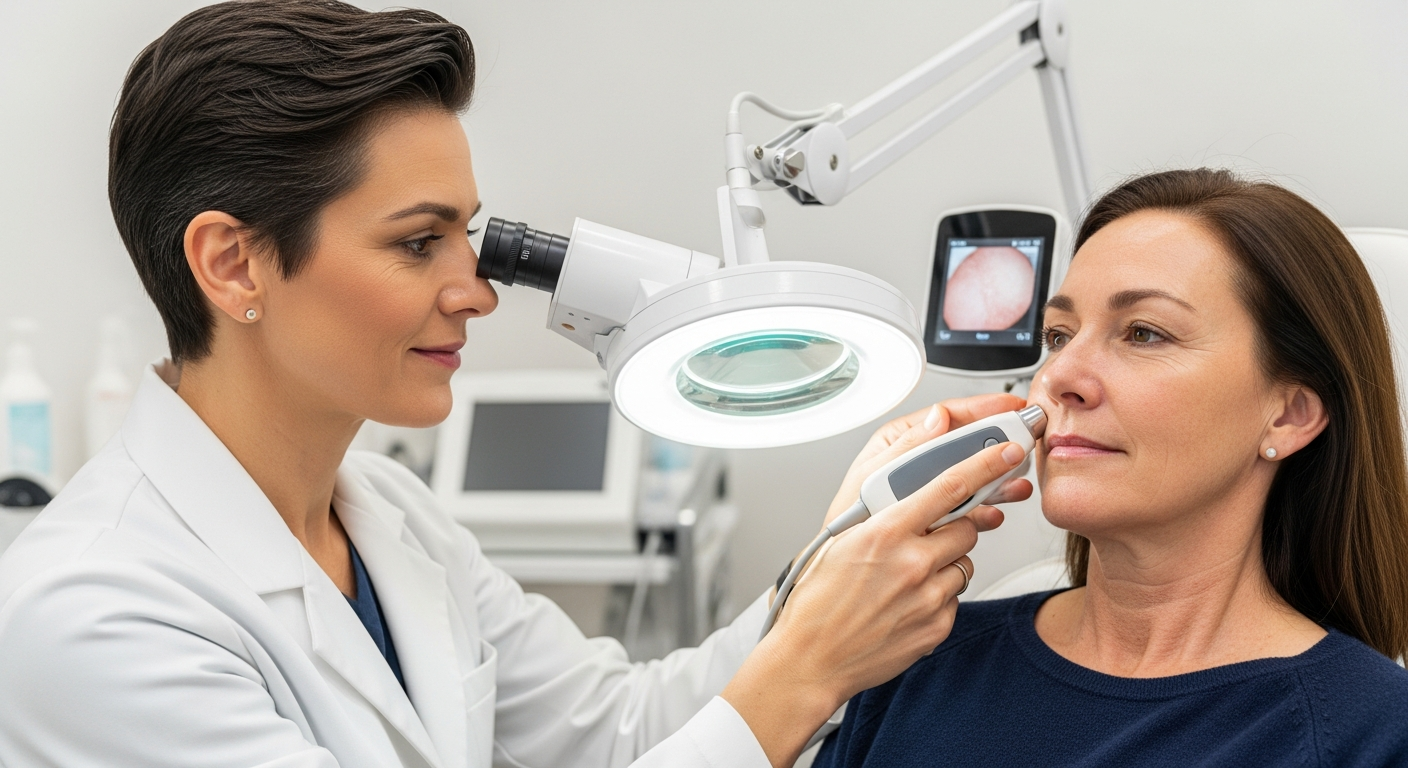
Kliiniline protsess algab põhjaliku anamneesiga: suitsetamine või muud nikotiinitooted, päikese ja solaariumi kasutus, kosmeetika ning huulepalsamid, atoopiline dermatiit või kontaktallergiad, hormonaalsed muutused, varasemad põletikulised protsessid, herpese episoodid ja kasutatavad ravimid. Järgneb suupiirkonna läbivaatus, eristades huule limaskesta ja naha piiri (vermilion) ning otsides märke, mis viitaksid teistsugusele põhjusele kui pigment: vaskulaarsed muutused (nt venoossed järved), limaskesta melanootilised makulad, frenektiivne ärritus, krooniline põletikuline keiliit või harvemini süsteemsed sündroomid. Dokumenteeritakse lähtefotod, hinnatakse naha fototüüpi ja armistumiskalduvust.
Kuna huule limaskest on õrn, käsitletakse protseduure konservatiivselt. Sageli tehakse testtsoon („test‑spot”) märkamatul alal, et hinnata reaktsiooni ja järelpigmentatsiooni riski. Patsiendile selgitatakse, et tulemused võivad olla aeglased ja mitmeetapilised ning et ühtlane heledam toon ei pruugi olla täielikult saavutatav. Kui leitakse ravitav põhjus (nt ärritav huuletoode või krooniline lakkumine), alustatakse esmalt vallandajate kõrvaldamisest ning barjäärhooldusest.
Kuidas laserteraapia tumedate huulte jaoks hinnatakse dermatoloogia hoolduses?
Dermatoloogias koondub hindamine riskide ja kasu tasakaalule. Oluline on prognoosida postinflamatoorse hüper- või hüpopigmentatsiooni tõenäosust, eriti tumedamate fototüüpide korral. Vajadusel tehakse herpese profülaktika ajalooga patsientidel enne protseduuri, kuna limaskesta manipulatsioon võib vallandada reaktivatsiooni. Samuti vaadeldakse kuivust ja mikrolõhesid; aktiivse põletiku või infektsiooni korral lükatakse protseduur edasi.
Objektiivsemaks jälgimiseks kasutatakse standardiseeritud valgust ja pildistamist. Kuigi huulte jaoks puudub universaalne skoor nagu melasma hindamisel, saab värvuse ühtlust hinnata järjepidevate fotode ning patsiendi kirjeldatud sümptomite põhjal (nt kuivus, kipitus, tundlikkus). Arutlus hõlmab alati ootusi: mitu seanssi võib vaja minna, millal on oodata nähtavaid muutusi, millised võivad olla kõrvaltoimed (punetus, koorik, ajutine tumenemine, villid) ja millal pöörduda abi saamiseks. Teadliku nõusoleku vorm fikseerib kokkulepitud plaani ja riskid.
Mida laserravi tumedate huulte jaoks hõlmab raviplaani koostamisel?
Raviplaani keskmes on seadme valik ja konservatiivne algannus. Tumedama pigmendi puhul kaalutakse sageli Q‑switched Nd:YAG 1064 nm süsteeme või tänapäevaseid pikosekundlasereid, mis sihivad melaniini lühemate impulssidega. Pindmisema pigmendi korral võidakse kasutada 532 nm lainepikkust äärmise ettevaatusega. Fraktsioneeritud ablatiivsed seadmed (nt Er:YAG) võivad valitud juhtudel aidata tekstuuri ja pindmise pigmendi korral, kuid limaskesta tundlikkuse tõttu on lähenemine eriti ettevaatlik. Energiad, täpne seadistus ja impulsside arv valitakse individuaalselt, alustades alati madalamalt ning hinnates testtsooni vastust.
Seansside arv on tavaliselt mitmekordne, näiteks 2–6 külastust 4–8‑nädalaste vahedega, kuid see sõltub reaktsioonist, eesmärkidest ja turvalisusest. Oluline on päikesekaitse: huulepalsamid, mis sisaldavad UV‑filtreid, regulaarne kaitse külma ja tuule eest ning ärritajate vältimine (lõhnastatud või mentooliga palsamid, teravad koorijad). Pärast protseduuri eelistatakse lihtsaid pehmendajaid (nt petrolaatum) ja õrna hügieeni; vältida tuleks kuuma, vürtsikat, happelist ning intensiivset treeningut esimestel päevadel. Kui pigmenti süvendab harjumuslik lakkumine või suitsetamine, kaasatakse käitumuslikud muudatused.
Raviplaani juurde kuulub ka diferentsiaaldiagnostika. Kui leid viitab pigmendivälisele põhjusele (nt veresooneline muutus), võib laserivalik ja eesmärk muutuda või protseduur üldse edasi lükata ning suunata esmalt teistsugusele käsitlusele. Teatud paiksed heledajad ei sobi limaskestale või võivad seda ärritada; seetõttu rõhutatakse kaitsvat ja taastavat hooldust pigmendile suunatud energia‑põhise ravi kõrval. Kõrvaltoimete vähendamiseks planeeritakse visiidijärgne kontroll, kus vaadatakse üle paranemine ja vajadusel kohandatakse seadeid.
Lõplik otsus protseduuri alustamiseks sünnib alles siis, kui hindamine, testtsoon ja patsiendi ootused on kooskõlas. Kogu protsessi vältel jääb eesmärgiks ohutus: armistumise, püsiva värvusehäire või infektsiooni riski vähendamine järkjärgulise, tõenduspõhise ja individuaalse lähenemise abil.
Kokkuvõttes on kliiniline hindamine enne huulte toonimuutuste ravi keskne etapp, mis suunab otsuseid põhjuste, ohutuse ja tõenäoliste tulemuste osas. Süsteemne anamnees, läbivaatus, fotod, testtsoon ja selge raviplaan loovad raamistiku, milles lasertehnoloogiat rakendatakse mõõdukalt ja eesmärgipäraselt. Püsiv hooldus, vallandajate vältimine ja realistlikud ootused toetavad stabiilsemaid, loomulikumaid tulemusi aja jooksul.